高付林医生的科普号
- 精选 屈光性白内障手术效果究竟医生说了算吗?
——306医院高付林教授科普讲座(16)
高付林 副主任医师 战略支援部队特色医学中心 眼科1443人已读 - 精选 “百日青光眼”是如何走向失明的?
306医院医学科普2018-06-29 15:37:04——解放军306医院眼科 高付林教授科普讲座(17)“100天,100天,又是100天……”,近日连续见证了几例因为眼睛突然视力丧失且伴有眼球胀痛,头痛、恶心,夜不能寐的病人,就诊时已经是青光眼晚期,虹膜上密布着蜘蛛网样的新生血管,眼压高达60 mmHg以上,新生血管性青光眼诊断已是很明确了。此时的患者,都极度痛苦,心情低落,提出的问题是:“可以恢复视力吗?我还可以看到吗?”深知此病严重性的我也只有唏嘘感叹的份了……太晚了,太晚了,真的太晚了!看到他们无助的眼神和痛苦的表情,为医者也难以平静。究竟是什么让他们走到了失明的地步?“新生血管性青光眼(NVG)”又称“百日青光眼”临床常见的在眼底出血发生后的100天最容易发生新生血管性青光眼,此时是发病的一个高峰期,因此NVG又叫做“100天青光眼”,也称为(难治性青光眼),往往这时候视力已经基本丧失,因此及早预见、早期干预也许可以挽救部分有用视力。如何早发现“百日青光眼”值得注意的是,NVG常发生在眼底出血性疾病:糖尿病视网膜病变、视网膜静脉阻塞、眼缺血综合症、视网膜血管炎及慢性视网膜脱离等。“百日青光眼”是如何走向失明的?I期:青光眼前期,前房角少量细小新生血管未危及到小梁网滤过功能,眼压可维持在正常状态;治疗原发病可以挽救视力。II期:开角型青光眼期,新生血管膜覆盖前房角和虹膜,眼压随之升高;治疗原发病同时降眼压治疗或可保住现有视力。III期:闭角型青光眼期,纤维血管膜收缩,形成周边虹膜前粘连,前房角逐渐关闭,眼压持续升高使视网膜缺血进一步加重,病理性的恶性循环最终导致前房角完全关闭。此时,视力已是很难挽救。因此,治疗NVG的关键所在是:及早解决眼部局部缺血!“百日青光眼”的愈后效果:发生NVG时眼内压(IOP)非常高且顽固,难以通过药物降低眼压,有时通过手术降压效果也不理想,最终以视力丧失而告终。如何预防“百日青光眼”?NVG是由眼部血管疾病造成视网膜组织的严重缺氧诱发的。因此,一旦发生眼底视网膜血管性疾病,早期就开始关注NVG,要观察眼底病变情况、监测IOP,仔细观察瞳孔缘是否有新生血管芽。一旦发现新生血管芽,即使IOP没有升高,也需及早干预。“百日青光眼”的治疗1. 抗VEGF药物是一种新的治疗手段,对于NVG是一种非常有效、有针对性的单克隆抗体药物,玻璃体注射抗VEGF是为下一步青光眼手术赢得了时间。2. NVG的手术治疗还是以引流阀植入的效果最好。相对于其他手术方式,除外并发症,其前房导管内口会保持通畅。3. 无可奈何的治疗:睫状体冷冻、光凝是我们不希望做的,但是对于视力无望,而又眼痛、头痛只想解决疼痛的病人来说不失为一种“选择”。用药禁忌1. 新生血管的血-房水屏障功能不良,常伴有炎症和渗漏,注意不要使用前列腺素(PG)类的药物,否则会加重炎症。2. 在治疗早期,甘露醇可以使IOP降低,但由于新生血管的血-房水屏障功能不良,血浆中的胶体物质可以逐渐渗漏出进入眼内的房水和玻璃体,在与血管内的胶体渗透压差逐渐缩小、消失后便无降眼压作用,这时应用甘露醇脱水只会使全身其他组织器官脱水严重,并不能降低眼压,还存在可能导致血栓形成或甘露醇肾毒性等其他全身并发症的潜在危险。
高付林 副主任医师 战略支援部队特色医学中心 眼科3856人已读 - 精选 “大血无痕”:巧妙切除眼睑肿物
——306医院高付林教授科普讲座(11)高付林,解放军306医院,眼科品牌质量管理办公室 左天宇 编辑谁都希望有一双美丽的大眼睛,可是如果眼睛上长了肿物,怎么办呢?手术能还原它最初的美丽吗?回答是肯定的,对疾病的理解+美容文化的诠释+个性化手术设计会让它从哪里来到哪里去,让你带病而来,满意而归!这是一个黑色素细胞瘤,如何即切除了肿物又保持了良好的眼部形态呢?肿物涉及的皮肤、睑板都得切除,缺损处约1 cm,术中移植了下眼睑的睑板来填补上眼睑切除的睑板组织。对每个病人的个性化设计不仅取决于对疾病的认识还取决于你是否替他去思考。决定眼睛外形的重要因素是上睑与下睑的开合程度,内、外眼角的形态……这是手术后第二天,眼睑外形正常,双侧对称,病人非常满意,几十年的不雅外观终于改善。而且病理结果是黑色素细胞瘤。眼睛的形态千差万别,但是眼球的大小形态基本一致,非专业的医生也许只考虑了你的美观,却忽视了它的功能以及疾病的性质,而一个眼科专业医生在治疗疾病的基础上更多要兼顾功能及外观,因此,眼睛上的肿物你必须请专业的眼科医生为你设计手术。
高付林 副主任医师 战略支援部队特色医学中心 眼科2356人已读 - 精选 “玻璃体视网膜手术”进入3D时代
眼底微创“玻璃体视网膜手术”进入3D时代306医院医学科普2017-11-14 10:43——高付林医生科普讲座(4)高付林,解放军306医院,眼科品牌质量管理办公室左天宇编辑微创玻璃体视网膜手术已经
高付林 副主任医师 战略支援部队特色医学中心 眼科3421人已读 - 精选 黄斑变性患者的福音、雷珠单抗进入医保
“黄斑变性”患者的福音:雷珠单抗纳入医保医学顾事2017-09-29 14:36——高付林医生科普讲座(3)
高付林 副主任医师 战略支援部队特色医学中心 眼科6832人已读 - 精选 白内障病人如何选择人工晶体?
2016-09-25高付林306眼科高付林明眸工作室自从1949年11月29日Ridley医生在伦敦St.Thomas医院为病人植入了首枚人工晶体,白内障手术已成为一个真正意义上的复明手术了,但随着白内障超声乳化技术的发展,白内障手术不仅要求看得清,看的真,还要追求更高的视觉质量,视物更舒适,并且能兼顾看近、看中、看远,彻底摆脱戴眼镜的烦恼。因此,目前的白内障手术已不单是一个“复明”手术,它已演变成一个“屈光”手术。那么人工晶体究竟如何选择呢?笔者在此介绍一下有关人工晶体种类方面的基本知识。1、单焦点人工晶体这是最常用的人工晶体,它可以改善近视或远视,适用于任何人群,但它只有单一焦距,仅能提供看远或看近的功能。若植入看远功能的单焦距人工晶体,病人可以看清楚远物,而进行近距离活动如阅读或打牌时,要配戴老花眼镜。2、衍射型多焦点人工晶体(Acrysof ReSTOR 或Tecnis衍射多焦)对于需要经常近距离阅读,又喜欢球类运动的人,可以减低对眼镜的依赖,阅读、看手机时不用戴眼镜,专为解决白内障和老花眼的视觉问题。优点是:提供良好的远、中、近视力;缺点是:瞳孔相对大的患者视觉质量不好,尤其是暗光下影响近视力,中程视力不如近视力好。不适合的患者:角膜散光大于1.0D的患者;术前存在严重眼病;既往曾接受屈光手术的患者;需同时接受其他眼部手术的患者;角膜球差过大。3、散光单焦点人工晶体(Acrysof Toric,Tecnis Toric)优点是:对成年患者无明确年龄限制,提供远及近距离的视力,并可矫正角膜性散光,可以减低对眼镜的依赖,但需要一段时间去适应。解决散光度数范围1.5—6.0D。缺点为:不能完全矫正散光,人工晶体可能发生旋转而出现矫正视力下降,在睌间可能会看到眩光或光晕。4、三合一晶体:散光+多焦点人工晶体(ART)适合于散光超过0.5DR的成年各年龄患者,可以矫正角膜性散光,可消除或减轻散光引起的模糊问题,并同时矫正近视或远视,拥有优质的远距离视力,但进行阅读或其他近距离活动仍需配戴老花眼镜辅助。5、区域性多焦点人工晶体(Zeiss AT Lisa Tri)目前适用于除儿童以外的白内障人群,新型的多焦点人工晶体,改善了衍射型多焦点晶体带来的对比敏感度下降等缺点,极少发生眩光,双非球面,术后满意度高,视觉干扰少。缺点是:眼底情况差,角膜散光大的患者不适合用。6、可调式人工晶体(Tetraflex)适用于年龄相对小的白内障患者,晶体会随着眼球依靠睫状肌的收缩能力将任一距离的物体在视网膜清晰成像,可以看清楚远至近的事物,大部分人手术后都可以摆脱配戴老花眼镜。7、三焦点人工晶体适用于追求高品质生活的老花眼白内障人群,是一款拥有远、中、近全程视力的高端功能型人工晶体,它视近、视远的满意度是100%。夜间视力良好,可在夜间阅读、开车、工作等,不用戴眼镜即可拥有完美的全程视力。优点:拥有真正的中间视力,减少眩光,不需要依赖瞳孔,即使在昏暗的光线条件下,也很少出现眩光,无色差,可以自行进行色差矫正。8、新无极人工晶体(AMO Symfone)国内首款且唯一可兼顾白内障及老视矫正的长景深人工晶体。可以提供一定距离内中、远的高质量视力,增强对比度的同时大大减少术后光晕、眩光等视觉干扰发生的几率,特别是在夜间。对眼镜的依赖性较低。缺点:看近视力略差,需要适应过程,极少数患者仍然可出现视觉干扰问题。总之,白内障患者在选择人工晶体时应充分考虑自身实际用眼状况及需求,积极诉求并与医生详细沟通,选择一款最适合自己的人工晶体,以达到术后最理想的视觉状况。
高付林 副主任医师 战略支援部队特色医学中心 眼科4707人已读 - 精选 突然视物不见---视网膜中面动脉阻塞
突然视物不见—视网膜中央动脉阻塞2016-02-22 06:49医学科普 高付林 解放军306医院,眼科 眼睛瞬间看不见时该怎么办?会是什么病呢? 笔者今天急诊遇一年轻病人,右眼视物不见5小时,就诊检查右眼无光感。病人万分焦虑:“请快点,救救我的眼睛!” 殊不知,这样的情况,是患者错过了最佳的救治时间。检查眼底发现视网膜4支动脉阻塞,视网膜大面积灰白色水肿,诊断为“视网膜中央动脉阻塞(retinal artery occlusion,RAO)”,此后按急救流程做了抢救。 这究竟是什么病?请听眼科专家的解说。 视网膜动脉阻塞(RAO)为眼科临床常见急诊,发病急,视功能损害严重,预后较差。因其发病急骤,故及时抢救是恢复视力的关键,在很大程度上挽救了患者视力,或许能恢复部分有用视力,否则视功能永远丧失。 1、什么是视网膜动脉阻塞? 单眼、无痛性、视力急剧丧失,发病前可有一过性黑矇病史。少数患者有单眼一过性黑矇的先兆症状,数分钟后可恢复正常,这种症状可能多次的反复发作,致使最终视力不能恢复,大多数患者几秒内视力突然急剧下降至眼前手动或仅存光感,严重者视力下降至无光感。 2、视网膜动脉阻塞的分类 通常将RAO根据阻塞部位不同分为:视网膜中央动脉阻塞、视网膜分支动脉阻塞、睫网动脉阻塞。还可以根据阻塞程度不同将RAO分为完全阻塞和不完全阻塞。 3、一旦遇RAO,如何自救? 应立即用手指按摩眼球,重复按摩至少10分钟,加压按摩10秒,松开手指5秒,如此反复10次左右,以此降低眼压增加视网膜血管的灌注,同时要放松心情,不要过于紧张,然后寻找最近眼科急诊就治。及时明确诊断并给予合理、及时的治疗是抢救视力能否成功的关键。 4、RAO对视力的影响? 视网膜光感受器组织发生不可逆的损害多在视网膜缺血缺氧大于90 min后发生,如果视网膜中央动脉阻塞达到2小时以上,即使恢复了血供,视力也遭受严重破坏,很难恢复,一般认为超过6小时视力恢复的可能性极小。 5、眼部的表现 瞳孔表现为RAPD(+),眼底表现为后极部视网膜动脉变细及视网膜灰白色水肿。黄斑中心凹呈樱桃红斑。 6、RAO的检查方法有哪些? (1) 黄斑OCT:光感受器层光带明显增宽,反射性减弱,神经上皮层反射性增强,各层组织结构不能分辨。 (2) 眼底荧光造影(FFA):显示中央/分支动脉无灌注或灌注不足。 7、什么人会发生RAO? 任何年龄的人都有发生RAO的可能性,这是因为RAO主要是栓子堵塞了视网膜的动脉,在损害程度上它相当于“心肌梗塞”,而栓子多种多样。常见的栓子有:如胆固醇栓子、血小板纤维蛋白栓子、钙化栓子、肿瘤栓子、脂肪栓子、脓毒栓子、药物栓子等。瓣膜栓子,常见于亚急性心内膜炎,动脉粥样硬化斑块。组织栓子:脱落的肿瘤细胞。有时发病与内源毒素(如流感、疟疾)、外源毒素(如奎宁或铅中毒)、球后麻醉、面颌部注射药物以及俯卧位全麻手术,使眼球长时间受压等有关。 8、它与高血压病、动脉硬化、高血脂等有关系吗?如何预防? 在病理机制上它主要是血管壁的改变:动脉硬化或者粥样硬化,或者炎症,使血管内皮细胞受损、增生、内壁变粗糙、管腔变窄,易于形成血栓。在老年人多有心血管病,或伴有血管硬化、高血脂、高血粘度、高血糖等容易发生RVO。 9、一只眼已经发生了,另一只眼会发生吗,发病前有什么征兆? 此病一般是单眼发病,极少有双眼同时发病,发病前往往曾有过一次或多次的一过性黑矇,休息后或数分钟后自行缓解,这可能是视网膜动脉血管的一过性痉挛,就一定要高度重视,应当去医院血沉、C反应蛋白和血小板,以排除巨细胞性动脉炎,测量血压、空腹血糖、糖化血红蛋白、全血细胞计数加分类、凝血酶原时间/激活的部分促凝血酶原激酶时间(PT/PTT')。小于50岁、或有致病因素或全身有阳性体征的患者,查血脂谱、抗核抗体(ANA)、类风湿因子(RF)、螺旋体抗体吸附荧光测定(FTA-ABS)、血清蛋白电泳、血红蛋白电泳、抗磷脂抗体。行颈动脉的彩超检查、必要时行DSA检查。 10、救治流程 发病时必须尽快解除血管痉挛,或将栓子推移到远端较小分支内,以缩小视网膜受累的范围,尽可能及早抢救以挽回部分视力。各专科中心均有具体流程方案。医学科普打开搜狐新闻,查看更多内容热门评论暂无评论,点击进入客户端抢沙发相关和热点立即下载随时掌握股市变化立即下载搜狐新闻客户端发自我的 iPhonebody{font-size:14px;font-family:arial,verdana,sans-serif;line-height:1.666;padding:0;margin:0;overflow:auto;white-space:normal;word-wrap:break-word;min-height:100px}td, input, button, select, body{font-family:Helvetica, 'Microsoft Yahei', verdana}pre {white-space:pre-wrap;white-space:-moz-pre-wrap;white-space:-pre-wrap;white-space:-o-pre-wrap;word-wrap:break-word;width:95%}th,td{font-family:arial,verdana,sans-serif;line-height:1.666}img{ border:0}header,footer,section,aside,article,nav,hgroup,figure,figcaption{display:block}a,td a{color:#064977}
高付林 副主任医师 战略支援部队特色医学中心 眼科2224人已读 - 精选 关注眼健康,预防糖尿病致盲
这是眼科医生和内分泌科医生以及所有糖尿病患者值得高兴的一件事,2014年6月6日爱眼日的主题是“关注眼健康,预防糖尿病致盲”,这说明防治糖尿病眼部并发症已经引起全社会的重视。做为一名从事眼底病20多年的专家,在高兴之余,我也多了更多的担忧,感到肩上的担子更重了,因为在门诊中仍不乏有因为糖尿病眼底病变晚期错过了治疗的最佳时期而导致失明的患者,虽然我为他们做了玻璃体手术切除了出血、处理的病变部分,保留了现有视力,但仍然有许多患者因严重的眼底病变已失去了救治的机会,不免让我感到心痛,那一刻我在想,我要是个神医多好,我一定让他们重见光明,因此我常常告诫自己:“你如果能不用手术刀就能为病人解决病痛多好”,这在糖尿病视网膜病变的患者尤其重要,古人云:“医生”。因此在工作之余我写下此文章,希望引起更多的医生及患者重视糖尿病,也期望他们的家人对他们多他们多一份关爱,让他们在有生之年保持他发们的视力,用他们的眼睛享受美好的生活。糖尿病视网膜病变( Diabetic retinapathy,DR)是眼科三大致盲疾病之一,平均是20.5%-46.9%,美国DR的患病率是28.5%,我国是25%,它导致失明的并发症主要是:玻璃体视网膜出血、增殖;牵拉性视网膜脱离;黄斑水肿;视神经:缺血性视神经病变、视乳头水肿;做为一个糖尿病患者我怎么知道我的眼底是否发生了病变?我都应该做什么呢?当内分泌科医师已诊断了糖尿病,你应该就去看眼科医师,听听他的意见,一般糖尿病人自诊断之日起检查眼底的时机是: 10-30的确诊后5年之内要查眼底,以后每年查眼底一次 ,大于30岁者确诊时应该每年查一次;妊娠前,早孕3个月以内,以后每3个月查一次。当你去看眼科医师时,你应该拿着你的血糖及糖化血红蛋白结果,最好能有你监测血糖的记录,让医生知道你血糖控制的好坏,这与你眼底病变的发生有直接的关系,根据这个结果,医生会对你做出适当的建议。你去眼科都应该查什么呢?视力、矫正视力、眼压、散瞳查眼底或免散瞳眼底照像,如果必要时医生会建议你做眼底荧光造影(FFA),这项检查需要家人陪同进行,在做这项检查之前,需要你的心电图、血化验:血常规、肾功结果,因为造影剂需要通过肾脏排泄,所以肾功能损害严重的病人不主张做此项检查。做了上述检查之后医生会对你目前眼底的情况有个评估,此后你就根据医生的建议就诊。当你已经有糖尿病眼底病变了该怎么办呢?眼底病变分为非增殖期和增殖期,在非增殖期我们可以行眼底激光光凝治疗,同时口服羟苯磺酸钙片 0.5g,3次/每日;但当眼底有了黄斑水肿,轻的随着血糖趋于稳定,水肿会吸收,可是当水肿很重,自已不能吸收时就得靠玻璃体腔注射lucentis或者阿柏西普、康柏西普或者激素了,这种药目前是世界上治疗黄斑水肿有效的药物,对于不同程度的黄斑水肿给予注药+眼底激光、注药治疗是目前行之有效的方法;如果发展到晚期:增殖性糖尿病视网膜病变,引起视网膜脱离、新生血管性青光眼等,那就会严重影响你的视力或失明了,得要行玻璃体切除手术治疗了。因此奉劝各位糖友,发现了糖尿病一定要去看眼科医生,让他为你做出合理的检查眼底的时间,为大家保住我们眼前明亮的世界。
高付林 副主任医师 战略支援部队特色医学中心 眼科2285人已读 - 精选 飞蚊症不可小视
在近段时间出门诊时,我发现有数个病人因为眼前有飞蚊现象未注意,自认为不太影响视力未就诊,等来时发现视网膜出现裂孔,视网膜已脱离,必需得手术治疗,如果早期就诊,可以行眼底激光治疗就可以了,可是当视网膜脱离了就必需得接受手术治疗,而一旦视网膜发生脱离不及时治疗,愈后视力也受到极大影响。当寻问究竟时,其中有一种情况引起我的重视,病人说:听别人说是“飞蚊症”、没什么治疗的。因此有必要向大家呈清,飞蚊症不可小视。飞蚊症:一般上是由玻璃体变性引起的,玻璃体发生退形性变化的征象,是由于玻璃体“液化”,自觉眼前有飞蚊、蝇样或黑点随眼球运动而飘动,犹如飞蚊窜动,因此而命名。多发生在高度近视、中老年人。长期熬夜、用眼疲劳也会引起。飞蚊症分为生理性和病理性。生理性飞蚊症一般不影响视力,在亮光下感觉明显的点状、线状、丝状物、环状透明物飘动,大部分是由玻璃体液化引起,检查视网膜是正常的,这类飞蚊症是良性的,称生理性飞蚊症,定期观察就可以。病理性飞蚊症要引起高度重视,它通常是玻璃体视网膜疾病引起,病理性飞蚊症常表现为:自觉眼前闪光、闪电感;突然出现的眼前黑点、或其它形状的飘浮物;视野有部分或全部遮挡、视物模糊。常见的原因有:1.玻璃体后脱离:眼前有透明或半透明或黑点样物随眼球运动而飘动,检查眼底可能会有玻璃体出血或玻璃体混浊,如果没有引起视网膜裂孔可以不必处理,这种情况常见于中老年人;2.视网膜裂孔:单纯视网膜裂孔,可以行眼底激光封闭裂孔;如果出现视网膜脱离就得手术了;3.眼底出血:常见于糖尿病、高血压和外伤等病人,要详细查眼底并控制血糖、血压;4.脉络膜疾病:这种情况往往由于炎症引起的视力下降需就诊;5.早期白内障偶而也会有这种情况,常规眼科检查就可明确;不论是何种原因发生病理性飞蚊症一定要引起高度重视,要及时去眼科检查,必要时散瞳查眼底,看看视网膜有无裂孔或变性区,必要时及时打眼底激光或进行手术治疗。避免发生视网膜脱离或其它严重的并发症。
高付林 副主任医师 战略支援部队特色医学中心 眼科5353人已读 - 医学科普 “一叶障目”缘何亲睐青壮年男性?
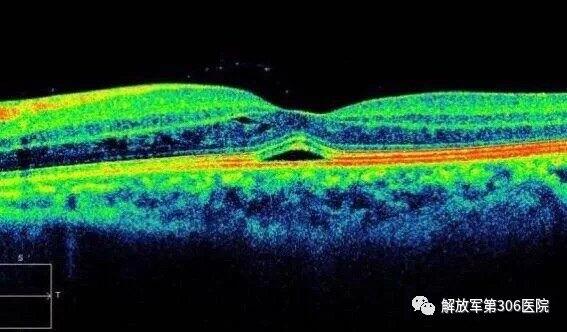
——306医院高付林教授科普讲座(21)"一叶障目"原意是:眼睛被一片树叶挡住,指看不到事物的全貌,这在眼睛就是常见的一种眼底疾病:"中心性浆液性视网膜脉络膜炎",简称"中桨(CSC)",多见于青壮年男性,因为劳累、熬夜引起的突然视力障碍,一觉醒来发现眼前似乎有什么东西糊住了,挥之不去,越是想看清越不清晰,而眼睛不红、不痛、不痒,经过检查发现是视网膜黄斑区的神经上皮脱离,可它为什么亲睐青壮年男性呢? 1. 高发人群:"中浆",是由于视网膜色素上皮层功能损害,形成以黄斑部或附近视网膜神经上皮局限性浆液性脱离为特征的常见黄斑疾病。多见于25~45岁的男性青壮年,男女之比约5~10∶1,90%以上为单眼发病,为一种自限性疾病,部分易复发者,往往病程迁延,多次反复后可在后极部形成广泛的色素上皮继发性改变,导致永久性视力减退。 2. "中浆"的表现:视物模糊、颜色变暗、变小、变形、中心视力下降。 3. 需要做的检查:包括:视力、矫正视力、眼压,眼底荧光造影/AngioOCT/OCT。 4. 如何治疗?视力可以恢复吗?急性中浆患者(病程小于6个月):时间并非是分类的绝对指标,还要结合病人的临床特点进行分类,经过休息,调整作息,或激光治疗,有自愈的可能。慢性患者(病程大于6个月)或称迁延性。:因病程迁延不愈,通常会有不同程度的视力下降,严重患者也可以引起黄斑区出血、PCV等导致失明, 5. 如何预防? (1) 避免精神紧张,长期熬夜,比如长途开车奔袭、工作压力大、长时间注视电脑的男性青壮年,当长期处于精神紧张、过度劳累等应激状态下,此时血液中儿茶酚胺和皮质醇水平升高导致发病。(2) 有文献说: A型性格主要为急躁、个性强、易冲动、有强烈的时间紧迫感和过分的追求成功感, 喜欢争强好胜等特点,这部分人群易发生中浆的原因是体内的激素含量比常人高。(3) 其它高危因素还包括抽烟、酗酒、应用抗生素和抗组胺药物、自身免疫病、高血压、肾上腺肿瘤等。 6. 治疗进展:常规疗法为激光光凝、光动力疗法(PDT)及口服药物治疗。 半量PDT:CSC治疗最佳手段,光动力疗法(PDT)作为一种较新的治疗方法,目前已取得了很好的疗效。
 高付林 副主任医师 战略支援部队特色医学中心 眼科1145人已读
高付林 副主任医师 战略支援部队特色医学中心 眼科1145人已读





